
Thursday, September 11, 2008
I'm moving...
please visit my new home :
www.drarief.com
thanks
Wednesday, August 20, 2008
Jadwal Imunisasi
Jadwal Imunisasi
Rekomendasi Ikatan Dokter Anak Indonesia (IDAI) Periode 2004* (* Revisi September 2003)
| Vaksin | Umur pemberian Imunisasi | ||||||||||||||||
| Bulan | Tahun | ||||||||||||||||
| Lhr | 1 | 2 | 3 | 4 | 5 | 6 | 9 | 12 | 15 | 18 | 2 | 3 | 5 | 6 | 10 | 12 | |
| Program Pengembangan Imunisasi (PPI, diwajibkan) | |||||||||||||||||
| BCG | | ||||||||||||||||
| Hepatitis B | 1 | 2 | | 3 | | ||||||||||||
| Polio | 0 | | 1 | | 2 | | 3 | | 4 | | 5 | | |||||
| DTP | | 1 | | 2 | | 3 | | 4 | | 5 | | 6 dT atau TT | |||||
| Campak | | 1 | | 2 | | ||||||||||||
| Program Pengembangan Imunisasi Non PPI (Non PPI, dianjurkan) | |||||||||||||||||
| Hib | 1 | | 2 | | 3 | | 4 | | |||||||||
| MMR | 1 | | 2 | | |||||||||||||
| Tifoid | | Ulangan, tiap 3 tahun | |||||||||||||||
| Hepatitis A | | Diberikan 2x, interval 6 - 12bl | |||||||||||||||
| Varisela | | | |||||||||||||||
Keterangan Jadwal Imunisasi IDAI, Periode 2004
| Umur | Vaksin | Keterangan |
| Saat lahir | Hepatitis B-1 Polio-0 |
|
| 1 bulan | Hepatitis B-2 |
|
| 0-2 bulan | BCG |
|
| 2 bulan | DTP-1 Hib-1 Polio-1 |
|
| 4 bulan | DTP-2 Hib-2 Polio-2 |
|
| 6 bulan | DTP-3 Hib-3 Polio-3 |
|
| 6 bulan | Hepatitis B-3 |
|
| 9 bulan | Campak-1 |
|
| 15-18 bulan | MMR Hib-4 |
|
| 18 bulan | DTP-4 Polio-4 |
|
| 2 tahun | Hepatitis A |
|
| 2-3 tahun | Tifoid |
|
| 5 tahun | DTP-5 Polio-5 |
|
| 6 tahun | MMR |
|
| 10 tahun | dT/TT Varisela |
|
Tuesday, August 19, 2008
Cara Melangsikan Tubuh
Merujuk pada badan kesehatan dunia, WHO, disebutkan bahwa penurunan berat badan yang baik tidak dapat dilakukan secara instan, tetapi merupakan terapi jangka panjang. Yang dibutuhkan untuk mengurangi berat badan bukan sekadar mengurangi porsi makan, tetapi juga diperlukan bimbingan dari ahli gizi sebelum melakukan perubahan pola makan, disertai aktivitas fisik serta terapi perilaku.
Untuk mencari tahu cara pelangsingan mana yang sehat, aman, sekaligus efektif, bacalah uraian berikut sampai tuntas.
Sedot lemak
Cara membuang lemak yang kini sedang tren adalah operasi liposuction dan tummy-tuck. Operasi ini banyak dipilih karena berat badan bisa turun secara drastis tanpa perlu capek berolahraga dan melakukan diet, hal itu dibuktikan oleh kesaksian seorang artis ternama. Tapi mengapa ya meski lemaknya sudah dibuang, badannya masih juga melar ?
Pada dasarnya liposuction adalah operasi untuk mengeluarkan lemak di bawah kulit, dan dilakukan untuk mencapai keserasian bentuk tubuh, bukan untuk menurunkan berat badan. Sedangkan tummy-tuck adalah proses pembuangan jaringan lemak yang berlebih dan kulit di atasnya untuk membentuk tubuh lebih estetis. Lemak yang dikurangi pun tak boleh lebih dari 3-5 kg sekali operasi
Menurut dokter spesialis gizi, dr.Johanes Chandrawinata, MND,SpGK, kedua jenis operasi tersebut biasa dilakukan dokter terhadap pasien yang memiliki tubuh bergelambir setelah berat badan tubuhnya susut. Jadi, menurunkan berat dulu baru dioperasi, bukan operasi untuk menurunkan berat karena setelah 3 bulan tubuh akan gemuk kembali.
Gastric binding & gastric by-pass
Tindakan ini dipilih jika dengan metode pelangsingan apa pun tidak berhasil. Gastric binding adalah pemasangan alat "pengikat lambung" yang menyebabkan kantung lambung lebih kecil sehingga kita tidak akan makan terlalu banyak karena tubuh lebih cepat merasa kenyang. Melalui tindakan ini berat badan dapat berkurang 35-60 persen dalam 12 bulan.

Berbeda dengan gastric binding yang bersifat sementara, gastric by-pass bersifat permanen, dokter akan membuat ’jalan’ penghubung antara pangkal lambung dengan usus halus sehingga makanan tidak melalui lambung namun langsung ke usus halus. Dengan gastric by-pass, berat badan dapat dikurangi sampai 80 persen. Untuk melakukan kedua jenis tindakan tersebut, pasien harus berusia di atas 35 tahun.
Akunpuntur
Sampai saat ini metode akunpuntur belum dapat dibuktikan secara ilmiah dapat menurunkan berat badan. Umumnya para pasien pun berhenti di tengah jalan karena tak kunjung mendapatkan berat ideal yang diharapkan.
Obat dan suplemen pelangsing
Sebelum percaya oleh iming-iming iklan, sebaiknya teliti lebih dahulu kandungan obat-obatan dan suplemen tersebut. Badan pengawasan obat dan makanan AS (FDA) bahkan melarang konsumsi suplemen pelangsing yang mengandung kandungan akftif E.sinica atau efedrin karena memiliki efek samping gejala psikiatrik, mengganggu saluran cerna serta membuat jantung berdebar-debar.
Meski menyebutkan mampu menurunkan kadar lemak, tak sedikit obat pelangsing yang hanya mampu mengurangi berat tubuh 1,2 kg selama 6-14 minggu, setara dengan diet redah kalori sebesar 1250/hari pada kurun waktu 0.5 minggu tanpa obat apa pun.
Diet popular
Diet popular sering disebut sebagai "Fad Diets", memiliki karateristik antara lain ; menjanjikan penurunan badan yang cepat, dapat menyembuhkan berbagai penyakit, menganjurkan penggunaan suplemen, makan berdasarkan waktu tertentu, membatasi atau melarang makanan tertentu dan hanya untuk jangka pandang.
Yang dapat digolongkan ke dalam fad diets misalnya diet rendah karbohidrat, food combining, diet berdasar golongan darah, mayo clinic diet. Karena banyaknya larangan untuk memakan jenis makanan tertentu, biasanya kebutuhan tubuh akan gizi tidak terpenuhi karena kekurangan vitamin, zat besi, serta serat.
Dari segi ilmu gizi, setiap waktu makan (pagi, siang dan malam) dianjurkan memakan makanan yang bervariasi dalam jumlah seimbang, karena tubuh membutuhkan berbagai macam zat gizi sekaligus.
Menurunkan berat badan secara sehat
Meskipun belum ada jawaban pasti diet mana yang paling tepat untuk menurunkan berat badan, namun dr. Johanes merekomendasikan pola diet yang dilakukan oleh National Weight Control Registry (NWCR) di AS. NWCR adalah kumpulan data orang (ada 4000 orang) yang telah berhasil menurunkan berat badan lebih dari 13 kg dan tetap bertahan selama lebih dari 5 tahun.
Karateristik pola makannya adalah rendah lemak (24 persen asupan kalori), asupan karbohidrat cukup tinggi, rendah kalori (1300-1500 kcal/hari). Karena kita tidak mungkin mengetahui berapa kalori yang dikandung dalam makanan, dr.Johanes menyarankan untuk mengurangi asupan lebih kecil dari porsi biasa.
"Untuk mengurangi 500 kalori setiap hari mudah kok, misalnya jika makan gado-gado, kurangi bumbu kacang dan kerupuknya, lebih memilih nasi putih daripada nasi goreng, dan sebagainya", saran dokter yang yang berpraktek di RS. St.Boromeus, Bandung ini.
Dijelaskan oleh dr.Johanes, mayoritas anggota yang terdaftar dalam NWCR melakukan makan pagi secara rutin, memantau berat badan sendiri secara berkala serta melakukan olahraga. Dengan pola makan rendah lemak rendah kalori seperti ini telah terbukti mampu menurunkan berat badan lebih dari 13 kg dan bisa dipertahankan lebih dari 5 tahun.
Monday, August 18, 2008
Jadwal Puasa, Ramadhan 1429 H (2008 M)
Tahukah anda, bahwa Ramadhan kurang dari sebulan lagi?
Silakan download jadwal imsakiyyah di sini.
Your daily dose of motivational spirit...
Why?
Why not?
Why not me?
Why not now?
Wednesday, July 16, 2008
Uji Kompetensi... Siapa yang mau ikut hayo ?
- 16 Agustus 2008
- 15 November 2008
Sistem KBK tidak menjalani Uji Kompetensi, tetapi menjalani Internship
sebagai gantinya.
Perpanjangan SIP perlu CPD (250 SKP)
Tujuannya adalah :
Memberikan informasi berkenaan kompetensi pengetahuan, keterampilan, dan sikap dari para lulusan dokter umum secara komprehensif kepada pemegang kewewenangan dalam pemberian sertifikat kompetensi sebagai bagian dari persyaratan registrasi, untuk kemudian seorang dokter dapat mengurus pengajuan surat ijin praktek dokter atau "medical license"
Standar Kelulusan:
Metode yang di pakai adalah PAP atau criterion reference dengan menggunakan panel expert judge. Seseorang dapat mendaftarkandirinya untuk menjadi panel expert judge, namun kemudian dipilih oleh bagian pelaksana dengan kriteria merupakan ahli di bidang kedokteran dan menguasai teknik standard setting dengan memperhatikan keterwakilan stakeholder. Untuk memberikan keseimbangan antara standar kompetensi yang bersifat mutlak dan pertimbangan proporsi kelulusan uji kompetensi maka metode yang akan digunakan adalah Hofstee Method.
Materi Ujian:
Ujian akan menitikberatkan pada prinsip-prinsip ilmu kedokteran dasar dan klinik yang sangat penting di dalam praktek klinik di masyarakat maupun di dalam pendidikan kedokteran tahap pascasarjana, dengan mengutamakan penguasaan prinsip=prinsip dasar mekanisme timbulnya penyakit, "Clinical Reasoning", serta "Critical Thinking" dalam kerangka pemecahan masalah/problem solving.
Jenis Soal Ujian:
Jenis soal berupa pilihan ganda dengan 5 pilihan soal. Soal terdiri dari "stem" soal yang berbentuk skenario ("vignette") , pertanyaan dan 5 pilihan jawaban dengan satu jawaban benar.
Jumlah soal keseluruhan adalah 200 soal.
Garis Besar Kompetensi Materi Ujian:
Tinjauan 1
- Keterampilan dasar klinis (10-20%)
- Aplikasi biomedis, behavior, clinical, dan epidemiology pada kedokteran keluarga (40-60%)
- Komunikasi Efektif (10-20%)
- Manajemen masalah kesehatan primer (10-20%)
- Penelusuran, kritisi dan manajemen informasi (2-5%)
- Profesionalisme, moral, dan etika praktek kedokteran (5-10%)
- Kesadaran, pemeliharaan dan pengembangan personal (5-10%)
Tinjauan 2
- Kognitif (20-40%)
- Procedural Knowledge (20-40%)
- Konatif (20-40%)
Tinjauan 3
- Recall (5-10%)
- Reasoning (90-95%)
Tinjauan 4: Proses Normal dan Patology
- Pertumbuhan, Perkembangan dan Degenerasi (15-25%)
- Kelainan Genetik dan Kongenital (15-25%)
- Penyakit Infeksi dan Imunology (15-25%)
- Penyakit Neoplasme (15-25%)
- Penyakit akibat trauma atau kecelakaan (15-25%)
Tinjauan 5: Organ dan Sistem
- Saraf dan Perilaku (Neurobehavior) (5-15%)
- Kepala dan Leher (Head and Neck) (5-15%)
- Endokrin dan Metabolisme (Endocrine and Metabolism) (5-15%)
- Saluran Cerna, Heptobilier dan Pankreas (Gastrointestinal,Heptobilier and Pancreas) (5-15%)
- Saluran pernafasan (Respiratory) (5-15%)
- Ginjal dan Saluran kemih (Urogenital) (5-15%)
- Jantung, Pembuluh Darah, dan Sistem limfatik (Cardiovascular and Lymphatic) (5-15%)
- Darah dan Sistem kekebalan Tubuh (Hematoimunology) (5-15%)
- Kulit, Tulang, Otot, dan Jaringan Lunak (Dermato-muskulo-skeletal) (5-15%)
- Reproduksi (Reproductive) (5-15%)
Tinjauan 6
- Promosi Kesehatan dan Pencegahan Penyakit (20-30%)
- Penapisan'Diagnosis (20-30%)
- Manajemen/Theraphy (20-30%)
- Rehabilitasi (10-20%)
Tinjauan 7
- Individu (20-40%)
- Keluarga (20-40%)
- Masyarakat (20-40%)
Tahun 2008 TIDAK ADA ujian uji coba (try out)
Peserta, Dokter Baru yang lulus dan fakultas kedokteran setelah
tanggal 29 April 2007
Peserta Ujian: Peserta yang memenuhi persyarata berikut
- Punya Ijazah Dokter
- Punya Sertifikat Sumpah Dokter
- Mendaftarkan diri ke panitia pelaksana program sertifikasi dokter
- Membayar biaya ujian sesuai ketentuan yang berlaku
Peserta Ujian Ulang
- Peserta yang gagal pada ujian pertama dan harus menyertakan nomor ujian sebelumnya ketika mendaftar ulang
Peserta Ujian ulang Modul
- Peserta yang gagal 2 kali dalam ujian dan mendaftar kembali untuk mengikuti ujian modul
Prosedur Pendaftaran tahun 2008
- Membayar Rp 300.000,- untuk biaya sertifikasi setia kali ujian disetor ke rekening BNI cabang UI Depok dgn nomer rekening 0120595477 an. dr. Sugito Wonodirekso
- Membayar Rp 250.000,- untuk biaya pengurusan STR ke rekening BNI cabang Melawai Raya dengan nomer rekening 93.20.5556 an. Konsil Kedokteran Indonesia
MOHON DI CEK LAGI NOMER REKENING DAN NAMANYA
- Peserta mengambil berkas Pendaftaran di FK/PSPD atau sekertariat KBUKDI terdekat dengan menunjukkan bukti pembayaran biaya Ujian dan STR
- Berkas Pendaftaran diisi dan bersama kelengkapan dokumen lain dimasukkan ke dalam amplop coklat berukuran A4 dan di serahkan ke FK/PSPD/Sekertariat KBUKDI
- Ijazah Dokter
- Sertifikat Sumpah Dokter
- Tanda Bukti pembayaran -UKDI -KKL
- Surat Keterangan Sehat
- Fotokopi KTP
- Pas Foto Berwarna 4X6 (6 lbr), 3X4 (5 lbr), 2X3 (2 lbr)
- Pendaftaran 1 Bulan Sebelum Ujian
Tuesday, July 15, 2008
The Scary Anaphylactic Story...
Dear para rekan-rekan dokter dan juga para koass ("kok aku selalu salah"... ?) berikut ada "sekelumit" makalah tentang shock anafilaksis yang sering menghantui para dokter. Makalah ini saya kumpulkan dari beberapa kepustakaan, untuk kepentingan penulisan di format blog ini saya tidak mencantumkan narasumber dari berbagai kepustakaan yang saya buat, tapi bila ada yang ingin tahu, silakan email saya ntar insya Allah saya balas dgn kepustakaannya. Saya juga membuat flowchart yang insya Allah bermanfaat bagi rekan-rekan. Silakan mengcopy buat yang memerlukan.
SEJARAHNYA ANAFILAKSIS kira-kira begini (saya agak lupa dapat kepustakaanya di mana). Kata-kata "anafilaksis" pertama kali ditemukan oleh dua orang ilmuwan bernama Portier dan Richet pada tahun 1902 pada saat memberi vaksinasi pada anjing yang berakhir dengan kematian. Respon yang diharapkan dengan vaksinasi tersebut adalah profilaksis, akan tetapi yang terjadi adalah lawannya, sehingga disebut anafilaksis, artinya tanpa proteksi.
ANAFILAKSIS ADALAH SUATU REAKSI ALERGI SISTEMIK AKUT YANG BERAT yang berpotensi menjadi fatal dan dapat berakhir dengan kematian. Anafilaktik memiliki onset yang cepat disertai dengan keterlibatan banyak sekali sistem organ, dan disebabkan oleh suatu antigen yang spesifik pada individu yang sensitif. Reaksi anfilaktik biasanya fase tunggal, namun 20% dari kasus yang terjadi dilaporkan bifasik... artinya reaksi susulan mungkin akan terjadi pada 1 - 8 jam kemudian, menyusul serangan fase yang pertama diselingi suatu fase laten asimtomatik. Canggihnya lagi ada yang terjadi setelah 24 jam.
Penggunaan ß-blocker pada saat yang bersamaan dapat mengganggu respon terhadap penatalaksanaannya. Terapi pilihan masih "dijabat" oleh Epinefrin, sehingga harus diberikan segera. Penanganan sekundernya adalah maintenance ABC (airway, breathing, circulatory support), antagonis H1 & H2, kortikosteroid, (kadang-kadang) bronkodilator juga diperlukan. Yang tak kalah pentingnya adalah observasi pasca serangan. Pasien harus mudah diakses dalam jangkauan perawatan emergency selama 48 jam kemudian.
DALAM MENEGAKKAN DIAGNOSIS ANAFILAKSIS diperlukan adanya suatu reaksi alergi sistemik yang berat. Sejauh ini tidak ada suatu definisi yang diterima secara universal karena anafilaksis terdiri dari sekumpulan gejala. Namun, ada sebuah diagnosa kerja yang baik, dipakai pleh program pengawasan pediatri di Kanada; yang menjabarkan anafilaksis sebagai "suatu reaksi alergi berat terhadap stimulus apapun, memiliki onset yang tiba-tiba, biasanya berlangsung kurang dari 24 jam, menyangkut satu atau lebih sistem organ dan menghasilkan satu atau lebih gejala seperti gatal-gatal, kemerahan, angioedema, stridor, wheezing, napas yang pendek, mual, muntah, diare, dan shock."
"PENAMPAKAN" KLINIS anafilaksis bervariasi, dengan tanda dan gejala klinisnya dapat di lihat pada tabel berikut.
Fitur-fitur Anafilaksis :
Neurologi
Dizzy (nge-fly), lemas, syncope, kejang
Okular
Pruritus, injeksi konjungtival, lakrimasi
Saluran Napas Atas
Kongesti nasal, bersin, stridor, edema orofaring atau laring, batuk, obstruksi saluran
Saluran Napas Bawah
Dispneu, bronchospasme, takipneu, penggunaan otot-otot pernapasan tambahan (accessory muscle), sianosis, apneu oh.... :-(~~~
Kardiovaskuler
Takikardi, hipotensi, aritmia, miocard iskemia / infarct, cardiac arrest ohhh.... mati deh
Kulit
Flushing, urtikaria, eritema, pruritus, angioedema, rash makulo papular
Gastrointestinal
Mual, muntah, nyeri abdominal, diare
Sering kali pasien menjabarkan keadaan tersebut sebagai suatu sensasi hampir mati (angor animi). Meski jarang terjadi, kejang dapat ikut "meramaikan" acara anafilaksis. Kematian yang pada anafilaksis biasanya terjadi akibat obstruksi saluran napas, atau kolaps nya sistem kardio vaskular, atau keduanya. Diduga kuat ada suatu keterkaitan antara kecepatan onset timbulnya gejala setelah paparan alergen pemicu dan berat ringannya episode serangan; di mana makin cepat onsetnya makin berat pula rangkaian anafilaksisnya. Dalam agenda anafilaksis, setiap detik berharga dalam menyelamatkan nyawa pasien. Pemberian epinefrin makin lama tertunda digabung dengan ada tidaknya riwayat asma pada pasien menimbulkan peningkatan faktor resiko terjadinya kematian.
Anafilaksis biasanya muncul dalam hitungan menit, namun juga kadang-kadang terjadi 1 jam setelah paparan. Biasanya yang model seperti ini bukan terjadi akibat pemberian obat-obatan parenteral, namun lebih menjurus ke sengatan binatang (lebah, ular, dll). Sebagaimana saya sebutkan di atas tadi, kira-kira 20% dari seluruh kasus anafilaksis yang terjadi memiliki model bifasik. Sepertiga dari kasus yang 20% tersebut dilaporkan lebih berat dari serangan pertama; sepertiga lainnya sama dengan yang pertama; serta sepertiga sisanya lebih ringan dari serangan pertama.
Saya tidak menemukan kepustakaan yang cukup dalam menjabarkan mortalitas kasus anafilaksis bifasik.
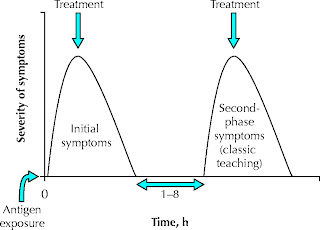
Sampai kini banyak kepustakaan yang me-recommend pemberian kortikosteroid untuk mencegah atau meminimalisir terjadinya serangan fase kedua. Hal ini dianggap bermanfaat, namun harap dicatat bahwa ada laporan kasus-kasus yang tetap sampai ke serangan bifasik (bahkan berat) meskipun telah diberikan kortikosteroid. Sehingga seorang dokter mesti mempersiapkan kedatangan "tamu" tersebut meski telah diberikan kortikosteroid. Serangan anafilaksis yang berkepanjangan; yang sering kali berhubungan dengan hipotensi berat biasanya kurang responsif terhadap terapi dan prognosisnya buruk.
DIAGNOSIS BANDING
Pada praktek sehari-hari sangat tidak perlu untuk membedakan antara reaksi anafilaktoid dan anafilaksis ketika sedang terjadi karena keduanya memberikan respon pada perawatan yang sama. Yang perlu dibedakan adalah shock anafilaksis dengan kondisi kolaps sirkulasi lainnya. Kondisi yang paling mirip dengan anafilaksis adalah reaksi vasovagal, yang mana pada reaksi ini ditandai dengan hipotensi, pucat, bradikardi, lemah, mual, muntah, serta diaforesis. Pada reaksi vasovagal tidak dijumpai urtikaria, pruritus, angioedema, takikardi dan bronkospasme.
Dekomp pernapasan akut yang terjadi pada serangan asma berat, aspirasi benda asing, dan emboli pulmoner dapat menyerupai gejala-gejala pernapasan yang terjadi pada anafilaksis, namun tidak disertai gejala lainnya (pruritus, urtikaria, edema, dll).
Angioedema herediter yang dicetuskan oleh stress nonspesifik atau psiko-emosional bisa menimbulkan pembengkakan bibir, lidah, saluran napas atas, dan permukaan mukosa lainnya mungkin dengan disertai keluhan gastro intestinal seperti diare dan kram; namun bedanya tidak disertai pruritus dan urtikaria. Kondisi ini terjadi pada garis keturunan tertentu dengan keadaan otosomal dominan (...jadi inget kuliah tingkat satu...
 ) ditunjang riwayat angioedema pada keluarga biasanya ada.
) ditunjang riwayat angioedema pada keluarga biasanya ada.Sekarang kita beralih ke best partnya : Terapi.
Anafilaksis adalah suatu kegawatdaruratan medis yang memerlukan terapi SEGERA. Ya, Segera ! Artinya, telat dikit bisa panjang urusannya. Saya pernah mendapat pelajaran berharga dari salah seorang rekan saya, dia pernah memberikan injeksi (Vitamin B inj kalau tidak salah) selang 10 detik kemudian pasiennya sesak napas, pusing, terus pingsan, dan sang dokter dengan "sigap" (+ panik + grogi + kaget + takut + terkejut-kejut tentunya) langsung lompat ke mejanya, ambil spuit, ambil ampul adrenalin, patahin ujungnya, kemudian di aspirasi ke spuitnya terus di injeksi ke pasien yang sudah pingsan tersebut... eh pasiennya bangun lagi. Post panic : Pasiennya bertanya "Ada apa tadi dok ?..." tangan teman saya ternyata berdarah-darah disertai serpihan ampul adrenalin yang masih menancap di jarinya, dan dia menjawab "oh... nggak ada apa-apa kok". Yah kira-kira gitu deh, kejadiannya sudah beberapa tahun yang lalu tapi cukup dahsyat impact nya.
Nah sebelum menjawab masalah terapinya, kita bedakan dulu kategorinya menjadi 3 :
Dini
- sensasi kehangatan / panas dan gatal khususnya pada daerah aksila dan genital
- perasaan gelisah atau menjadi panik
Progresif
- erytema atau rash urtika
- edema pada wajah, leher, atau jaringan lunak
Berat
- hipotensi (shock)
- bronkospasme (terdengar wheezing)
- edema laring (dyspnoea, stridor, afonia)
- aritmia, cardiac arrest
Catatan: onset pada kasus yang berat dapat berlangsung cepat, tanpa tanda-tanda prodromal.
| 1 | Singkirkan Alergen Penyebab | ||
| 2 | Berikan Oksigen | ||
| 3 | Berikan Adrenaline | ||
| 4 | Berikan Resusitasi Cairan | ||
| 5 | Ulangi Pemberian Adrenaline | ||
| 6 | Berikan Ventilasi Buatan | ||
| 7 | Pengobatan Tambahan Corticosteroid à Berikan hydrocortisone 2–6 mg/kg atau dexamethasone 0.1–0.4 mg/kg intravenous. Adrenaline dlm bentuk nebulisasi (5 mL dari 1:1000) à dapat dicoba pada kasus edema laring dan dapat meringankan obstruksi saluran napas atas. Penting : Jangan menunda intubasi bila obstruksi yang terjadi berkembang terus secara progresif. | ||
| 8 | Terapi Suportif |
Catatan
- Adrenaline sifatnya life-saving dan harus diberikan sesegera mungkin. Menunda pemberiannya (akibat lupa tempat menyimpannya, dll) berakibat timbulnya efek samping yang membahayakan nyawa. Penggunaan adrenaline pada kondisi anafilaksis adalah aman dan efektif.
- Adrenaline 1:1000 mengandung 1000 microgram dalam 1 mL (1 mg/mL). Volume adrenaline yang dianjurkan bagi dewasa dan anak adalah kira-kira 5–10 microgram/kg. Berat badan anak bisa diperkirakan berdasarkan umurnya.
- Bila fasilitas perawatan khusus tidak tersedia segera, berikan adrenalin dalam larutan infus sebagai berikut
- Campurkan 1 mg adrenaline (1 ampul) dalam 1000 mL normal saline
- Berikan infus sebanyak 5 mL/kg/jam (kira-kira. 0.1 microgram/kg/menit)
- Titrasi dapat dinaikkan atau diturunkan sesuai dengan respon pasien - Pada beberapa kasus dilaporkan kondisi pasien resisten terhadap adrenaline, khususnya bila pasien rutin menggunakan obat-obatan golongan beta bloker. Bila dosis yang adekuat tidak memberikan perbaikan, berikan glukagon 1–2 mg intravena selama 5 menit.
- Intubasi untuk obstruksi saluran napas yang sedang terjadi (impending) adalah suatu tindakan beresiko tinggi, sebaiknya hanya dilakukan oleh ahlinya.
- Kortikosteroid dapat mengubah durasi serangan dan mencegah relaps. Penting : jangan pernah mengandalkan kortikosteroid dan meninggalkan adrenalin.
- Tahanlah pasien di rumah sakit lebih lama bila ada riwayat asma dan alergi lainnya, atau bila pasien memerlukan dosis adrenalin yang berulang. Semua pasien harus di follow up untuk mencari kemungkinan faktor pencetus dan penatalaksanaan lebih lanjut
Akhir kalam, observasi pasca terapi pada pasien diperlukan -terutama- untuk mengantisipasi serangan pada fase kedua. Meski kebanyakan terjadi pada periode 1 - 8 jam pertama, terdapat laporan dimana serangan fase kedua terjadi hingga 38 jam setelah serangan pertama. Observasi selama 24 jam pasca anafilaksis adalah idealnya, tapi secara praktis sulit. Disarankan agar pasien dibebaskan dari IGD dengan pengawasan yang ketat, dan mudah dijangkau just in case terjadi hal-hal yang tidak diinginkan.
Menyusul terapi yang sukses, pasien sebaiknya diberi pengarahan, agar dia menggunakan semacam "tag" atau tanda pengenal bahwa pasien tersebut pernah mengalami anafilaksis, agar sebagai informasi terapi bagi dokter lain, di tempat lain, dan di waktu yang lain.















